নিষেকের প্রথম পর্ব ডিম্বনালীতে সংঘটিত হয়। কোনও কারণে ডিম্বনালীতে প্রতিবন্ধকতা থাকলে ডিম্বাশয় থেকে নির্গত ডিম্বাণু সেখানে পৌঁছতে পারে না। অন্য স্থানে উপযুক্ত পরিবেশ না পাওয়ার কারণে তাই নিষিক্তকরণও ঘটে না। সেরকম অবস্থায় এই নালীকে পাশ কাটাবার দরকার হয়ে পড়ে। আই.ভি.এফ-এর যখন প্রথম প্রয়োগ হয় তখন ফ্যালোপিয়ান টিউবকে পাশ কাটিয়ে চিকিৎসা করাটাই মুখ্য উদ্দেশ্য ছিল। অর্থাৎ, তখন একমাত্র ডিম্বনালীর সমস্যায় বাইপাস করবার প্রয়োজনে এই পদ্ধতি কার্যকর বলে মনে করা হত। পরবর্তীকালে দেখা গেল আরও বিভিন্ন সমস্যার ক্ষেত্রে আই.ভি.এফ-এর প্রয়োগ হতে পারে। যেমন, এন্ডোমেট্রিওসিসে । এই অসুখে ডিম (এগ) তৈরি হলেও সন্তানধারণ করা যায় না। কারণ এই সমস্যায় স্পার্ম ও এগ মিলিত হয়ে ফার্টিলাইজেশন ঘটাতে পারে না। এছাড়াও পলিসিস্টিক ওভারির সমস্যায় আই.ভি.এফ-এর প্রয়োগ করা যেতে পারে। এই সমস্যায় একসঙ্গে অনেকগুলি ডিম্বাণু তৈরি হয়। পুরুষের বন্ধ্যত্ব অর্থাৎ যেখানে স্পার্মের সংখ্যা কম অথবা ব্যাখ্যাহীন বন্ধ্যত্বে এই পদ্ধতি প্রয়োগ করে সাফল্য পাওয়া গেছে। বন্ধ্যত্বের প্রায় প্রতিটি সমস্যাতেই এই পদ্ধতি কাজে দেয়। সুতরাং আই.ভি.এফ পদ্ধতিকে প্রাকৃতিক গর্ভধারণের মতোই একটি শক্তিশালী ব্যবস্থা বলে মনে করা যেতে পারে। নানা সমস্যায় এই পদ্ধতি ব্যবহার করা যায়।
Table of Contents
ব্যাখ্যা করবার জন্য রোগীদের এভাবেও বলা হয়, ধরুন আপনি কোনও জায়গায় হেঁটে বা গাড়ি করে যাচ্ছেন। দুটো উপায়ই স্বাভাবিক। হেঁটে যাচ্ছেন, না গাড়িতে যাচ্ছেন তা নিয়ে কেউ মাথা ঘামায় না। কিংবা কেউ যদি লিফটে করে ওপরে না উঠে সিঁড়ি দিয়ে ওপরে ওঠেন, সেটাও কারও কাছে অস্বাভাবিক মনে হবে না। তাই যদি হয়, তবে যাদের হাঁটার ক্ষমতা নেই, তাদের আমরা লিফট বা গাড়িতে করে নিয়ে গেলে সমস্যা কোথায় ৷ আই.ভি.এফ অনেকটা সেরকম। যারা স্বাভাবিকভাবে চেষ্টা করে বা ওষুধ খেয়ে সন্তানের জন্ম দিতে পারছেন না, তারা এই পদ্ধতির সাহায্য নিতেই পারেন। এভাবে জন্ম নেওয়া সন্তান যোলোআনা স্বাভাবিক সন্তানের মতোই হবে। সাধারণ আই.ভি.এফে যা করা হয় এই পদ্ধতিতে সাধারণত একজন স্ত্রীরোগ বিশেষজ্ঞ ও একজন বৈজ্ঞানিক মিলিতভাবে কাজ করে থাকেন।
আরো পড়ুন : শুক্রাণু কম থাকলেও এখন বাবা হওয়া সম্ভব | Male Infertility Treatment in Bengali
নীচে এই পদ্ধতির বিভিন্ন পর্যায় নিয়েই আলোচনা—
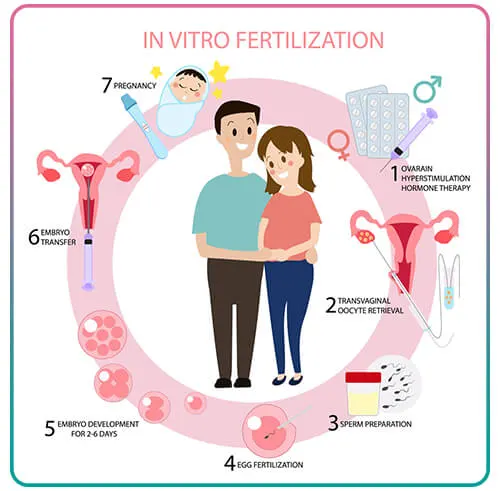
ফলিকুলার স্টাডি :
স্ত্রী-রোগ বিশেষজ্ঞ মহিলার শরীরে ওষুধ প্রয়োগ করে প্রথমে ভালো কিছু এগ তৈরি করান।এই ব্যাপারে কয়েকটি জিনিস খেয়াল রাখতে হয়। প্রথমত, এমনভাবে ওষুধ প্রয়োগ করতে হবে যাতে বেশি সংখ্যায় এগ তৈরি হয়। দ্বিতীয়ত, সতর্কভাবে ডিম্বাণুগুলির ক্রমিক বৃদ্ধিকে পর্যবেক্ষণ করে দেখতে হয়। ধারাবাহিক পর্যবেক্ষণের ফলাফল থেকে সিদ্ধান্তে আসা যাবে, ঠিক কোনদিন ডিম্বাণুগুলিকে শরীরের ভিতর থেকে বাইরে বের করে আনা যায়। পর্যবেক্ষণের এই পদ্ধতিটি ফলিকুলার স্টাডি নামে পরিচিত।
এ সময় মূলত দুই ধরনের ওষুধের ব্যবহার হয়। প্রথমে যে ওষুধটি প্রয়োগ করা হয় তার নাম জি.এন.আর.এইচ (গোনাডোট্রপিন-রিলিজিং হরমোন) অ্যাগনিস্ট বা অ্যান্টাগনিস্ট। এই ওষুধের সাহায্যে ডিম্বাশয়ের নিয়ন্ত্রণটা বাইরে থেকে নিজেদের হাতে নিয়ে নেওয়া হয়। অর্থাৎ দেখা হয়, যাতে ডিম্বাশয় নিজে থেকে এগগুলিকে শরীরের বাইরে বের করে দিতে না পারে। দ্বিতীয় যে ধরনের ওষুধের ব্যবহার হয় তাকে বলে গোনাডোট্রপিন। ওষুধটি এফ.এস.এইচ (ফলিকল স্টিমুলেটিং হরমোন) বা এইচ.এম.জি (হিউম্যান মেনোপজাল গোনাডোট্রপিন) নামেও পরিচিত। এদের কাজ এগ তৈরি করতে বা বড় হতে সাহায্য করা।
আরো পড়ুন : বন্ধ্যাত্বের চিকিৎসায় রামবাণ ক্লোমিফেন
ডিম্বাণু সংগ্রহ :
ফলিকুলার স্টাডির সাহায্যে ডিম্বাণুর প্রস্তুতি সম্পর্কে সবুজ সংকেত মিলতেই শেষ যে ওষুধটি প্রয়োগ করা হয় সেটি একটি ইঞ্জেকশন। নাম এইচ.সি.জি (হিউম্যান কোরিওনিক গোনাডোট্রপিন)। এর কাজ ডিম্বাশয়ের যে কক্ষে ডিম্বাণুগুলি বড় হচ্ছে সেই কক্ষটিকে ফাটিয়ে ফেলা, যাতে এগ এবার বাইরে বেরিয়ে আসতে পারে। এইচ.সি.জি ইঞ্জেকশন প্রয়োগের পরে ঠিক বত্রিশ থেকে ছত্রিশ ঘণ্টার মধ্যে রোগীকে ক্লিনিকে এনে ঘুম পাড়িয়ে প্রসবের পথ দিয়ে আলট্রাসোনোগ্রাফির সাহায্য নিয়ে এগগুলি বের করে আনা হয়। বের করে আনা সব এগ ভালো করে পরীক্ষা করে গবেষণাগারে রেখে দেওয়া হয় ৷ ফলিকুলার স্টাডি ও ডিম্বাণু সংগ্রহের কাজটি করেন একজন স্ত্রীরোগ বিশেষজ্ঞ।
শুক্রাণু সংগ্রহ :
যেদিন ডিম্বাণু সংগ্রহ করা হল সেদিনই সেই মহিলার স্বামীকে তার সিমেন বা বীর্য দিতে বলা হয়। তিনি স্বমেহনের মাধ্যমে বীর্য দিলে সেগুলি থেকে পুঙ্খানুপুঙ্খ পরীক্ষার মাধ্যমে কিছু বাছাই করা স্পার্ম সংগ্রহ করে রাখা হয়।
ভ্রূণ প্রস্তুতি :
এবারে একজন বৈজ্ঞানিক সংগ্রহ করা এইসব ডিম্বাণু ও শুক্রাণুকে অনুবীক্ষণ যন্ত্রের নীচে দেখে কিছু ভালো ডিম ও সবচেয়ে স্বাস্থ্যকর কিছু শুক্রাণুকে শরীরের বাইরে গবেষণাগারে নিষিক্ত করান। চব্বিশ থেকে আটচল্লিশ ঘণ্টার মধ্যে ভ্রূণ তৈরি হয়ে যায়। নিষিক্তকরণের সময় শরীরের অভ্যন্তরে যে ধরনের তাপমাত্রা বা তরলের উপস্থিতির দরকার, সে রকম একটি আদর্শ পরিবেশ কৃত্রিম উপায়ে গবেষণাগারে তৈরি করা হয়।
আরো পড়ুন : কোলেস্টেরল কমলেও বিপদ
ভ্রূণ স্থাপন :
আটচল্লিশ থেকে বাহাত্তর ঘণ্টা পর্যন্ত অপেক্ষা করলেই বোঝা যায় কোন ভ্রূণগুলোয় কোষ বিভাজিত হতে শুরু করেছে, অর্থাৎ কারা নিষিক্ত হয়েছে। এবারে একজন স্ত্রীরোগ বিশেষজ্ঞ নিষিক্ত হওয়া দুটি বা তিনটি ভ্রূণ ইউটেরাসে স্থাপন করার দায়িত্ব নেন। যেগুলোয় বিভাজন শুরু হয়নি অথবা যেগুলো নিষিক্ত হয়নি সেগুলোকে স্থাপন করা হয় না। ভ্রূণ স্থানান্তরণের এই পদ্ধতিকে চিকিৎসা বিজ্ঞানের পরিভাষায় ভ্রূণ স্থাপন (এমব্রায়ো ট্রান্সফার) বলে।
ভিট্রো কথাটির অর্থ শরীরের বাইরে। এই পদ্ধতিতে যেহেতু শরীরের বাইরে জীবন সৃষ্টি করা হচ্ছে তাই এটি ইন ভিট্রো ফার্টিলাইজেশন নামে পরিচিত। সামগ্রিকভাবে চিকিৎসার এই গোটা বিষয়টিকে বলা হয় ইন-ভিট্রো ফার্টিলাইজেশন এমব্রায়ো ট্রান্সফার (আই.ভি.এফ.ই.টি)। এরই প্রচলিত নাম ‘টেস্ট টিউব বেবি’।
প্রতিস্থাপনের পরে
জরায়ুতে ভ্রূণ স্থাপনের পরে এমন কিছু ওষুধ দেওয়া হয় যাতে জরায়ু ভ্রূণটিকে ধরে রাখতে পারে। দেখা গেছে, শতকরা ৩০ থেকে ৪০ ভাগ ক্ষেত্রে বা কোনো কোনো সময় ৫০ বা ৬০ ভাগ ক্ষেত্রে এই ভ্রূণটি শেষ পর্যন্ত জরায়ুতে স্থাপিত হয় এবং কাঙ্খিত গর্ভধারণ ঘটায়। বাকিদের ক্ষেত্রে কিন্তু গর্ভধারণ হয় না। যাদের গর্ভধারণ হল তাদের কারও ক্ষেত্রে একটা ভ্রণ স্থাপিত হয়, আবার কারও ক্ষেত্রে হয়তো দুটি বা তিনটি ভ্রূণই ঠিকঠাকভাবে স্থাপিত হয়।
এইরকম ক্ষেত্রে দুটি বা তিনটি সন্তান হওয়ার সম্ভাবনা দেখা দিলেও শেষ পর্যন্ত একটি বা বড়জোর দুটি ভ্রূণ বড় হতে থাকে। যদি একান্তই তিনটে বড় হয়, ইদানিং সেটাকে দুটো করে দেওয়ার উপায় বেরিয়েছে। কারণ, যমজ বাচ্চা মানুষ করা গেলেও তিনটিকে একসঙ্গে পালন করা অত্যন্ত সমস্যার। অনেকেই সেই দায়িত্বটা নিতে চান না বা ভয় পান। ভয় পাওয়াটা যে অস্বাভাবিক কিছু নয়, সেটা আমরা বুঝি। তাছাড়া চিকিৎসাগত দিক দিয়ে বিচার করলেও তিনটি সন্তান গর্ভে ধারণ করা বেশ কিছুটা ঝুঁকিরও বটে। উন্নত গবেষণাগারের প্রয়োজনীয়তা ওপরের আলোচনায় নিশ্চয় অনুমান করতে পারছেন, গোটা ব্যবস্থাটিকে সুচারুভাবে সম্পন্ন করবার জন্য যথেষ্ট উন্নতমানের গবেষণাগারের প্রয়োজন রয়েছে। এছাড়াও প্রয়োজন অত্যাধুনিক ইনকিউবেটর ও উন্নত ধরনের বিভিন্ন মিডিয়া। একমাত্র তা হলেই শরীরের সমান তাপমাত্রা বা শরীরের ভেতরের মতো পরিবেশ কৃত্রিম উপায়ে তৈরি করা যাবে। ভ্রূণ স্থাপনার সময় বা অন্যান্য সিদ্ধান্ত নেওয়ার ব্যাপারে বৈজ্ঞানিকেরা আমাদের সারাক্ষণ সাহায্য করেন। চিকিৎসক ও বিজ্ঞানীর মিলিত সহযোগিতা ছাড়া এ পদ্ধতিতে সাফল্য পাওয়া বেশ মুশকিল।
আরো পড়ুন : Medically Unexplained Symptoms | লক্ষণ শারীরিক কিন্তু রোগ মানসিক